La Constitución de la OMS (Organización Mundial de la Salud) afirma que “el goce del grado máximo de salud que se pueda lograr es uno de los derechos fundamentales de todo ser humano”.
El derecho a la salud abarca libertades y derechos, y dentro de estos derechos está el de acceso a un sistema de protección de la salud que ofrezca a todas las personas las mismas oportunidades de disfrutar del grado máximo de salud que se pueda alcanzar y para ello es necesario que exista un acceso oportuno, aceptable y asequible a servicios de atención de salud de calidad suficiente. (Fuente www.who.int)
El envejecimiento demográfico de la población de los países desarrollados está cambiando las previsiones sociales y sanitarias de la sociedad occidental. Concretamente en España, el porcentaje de personas mayores de 65 años se ha duplicado en poco más de dos décadas y, según las previsiones, en el año 2050 la población que haya superado esa edad se situará en el 36 por ciento, colocando a nuestro país como tercera nación más envejecida del mundo, por detrás de Japón y Corea.
Los avances científicos, médicos y técnicos han incrementado la esperanza de vida sustancialmente, un logro que está planteando nuevos retos no solo en términos económicos y sociales, sino también asistenciales. Retos asistenciales como, por ejemplo, afrontar un incremento de la demanda sanitaria, gestionar un aumento del número de pacientes crónicos y cada vez con un mayor grado de comorbilidad, que quizás debería verse correspondido con un aumento del gasto sanitario con el fin de garantizar, al menos, la disponibilidad actual de recursos.
El Sistema Sanitario está obligado a hacer un uso eficiente de los recursos que la Autoridad Sanitaria pone a su disposición para asegurar el derecho a la protección de la salud de todos los ciudadanos, lo que implica controlar y racionalizar el crecimiento del gasto sanitario, por un principio de justicia redistributiva.
Parece evidente que nuestro sistema sanitario tiene un problema de sostenibilidad acuciante que obliga a que la optimización de los recursos disponibles, sean éstos del tipo que sean, debe ser un deber prioritario para los gestores.
Paradójicamente, el gasto sanitario en nuestro país, ha ido disminuyendo año tras año desde 2009, tal y como se puede observar en la siguiente gráfica publicada en el Informe Anual del Sistema Nacional de Salud de 2015.
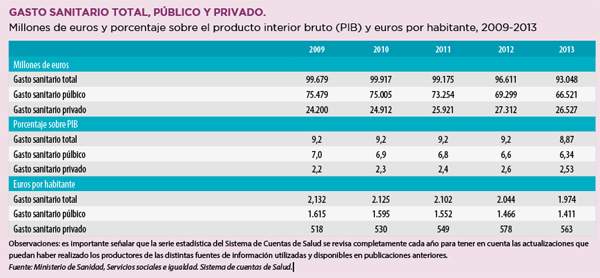
Las Comunidades Autónomas, responsables del presupuesto sanitario y del acceso al mercado regional y local se han visto obligadas a implementar, en algunas regiones, estrictas medidas de ahorro como consecuencia del elevado déficit al que se enfrentan.
Cuando hablamos de Economía de la Salud, cuando nos referimos a la optimización de los recursos disponibles, cualesquiera que estos sean, nos referimos a tratar de conseguir los mejores resultados que podamos con el empleo de la menor cantidad de recursos posibles; y yendo un paso más allá, nos referimos a la construcción de argumentos que sirvan para poder justificar la implementación de aquellas intervenciones que, aun con un precio unitario más elevado, se muestran coste-efectivas frente a las actuales. Es una creencia muy extendida que hablar de “productos o servicios más económicos” necesariamente implica una reducción de los costes causados por el uso o la implementación del producto o servicio en cuestión, o mejor dicho, una reducción del precio unitario. Esta creencia llevada al extremo implicaría que la solución más “económica” a aplicar sería no tratar a los pacientes o no hacer prevención en salud.
La evaluación económica en nuestro sector, tiene como fin el comparar los resultados tanto desde un punto de vista clínico como desde un punto de vista de costes; tiene como objetivo, poder relacionar si el efecto conseguido en salud es rentable frente al potencial incremento de costes hablando siempre desde un punto de vista de equidad de acceso. La evaluación económica es una herramienta válida, aunque no debe ser la única utilizada, en la toma de decisiones relacionada con la asignación de recursos. Parece que el papel de las evaluaciones económicas de tecnología sanitaria va adquiriendo de forma paulatina y aunque estamos casi empezando a caminar, en algunos segmentos del mercado como el cuidado de heridas y la eficiencia en quirófano, el peso que realmente le corresponde, y no sólo para aquellas intervenciones que presentan un perfil extremadamente tecnológico, sino también para aquellas, que, aun siendo productos tecnológicos, no tienen un perfil tan elevado.
Sin embargo, y aunque los análisis de coste-efectividad, coste-utilidad o coste-beneficio van estando cada vez más presentes a la hora de la toma de decisiones, las empresas nos encontramos con enormes dificultades a la hora de que nuestra inversión en I+D+i se vea transferida, tanto a los modelos de compra pública como privada.
La transferencia tanto de la innovación como de las mejoras de productos ya existentes es un factor que contribuye a mantener la excelencia clínica, la calidad en la atención a los pacientes, y en general a la optimización de los recursos disponibles.
Es indudable que la incorporación de la innovación, o de la mejora de productos ya disponibles, en los sistemas sanitarios genera tensiones, tanto por su alto coste inicial, y no únicamente coste económico, como por los cambios que conlleva en la planificación y gestión de los recursos sanitarios. También es indudable que la incorporación de una nueva intervención en el sistema sanitario, en una institución sanitaria, debe enfrentarse a la resistencia al cambio que pueda ofrecer el personal de dicha institución, a la falta de adherencia a los protocolos como consecuencia de la escasez de recursos materiales y humanos, a la alta rotación de personal en periodos vacacionales, a la falta de formación o a la excesiva rigidez de un sistema público que hace prácticamente imposible la incentivación por objetivos del personal.
Aun así, aun encontrando numerosas barreras que impiden la transferencia de la innovación y de las mejoras de productos al sistema sanitario, la industria debe continuar trabajando en la generación de evidencia científica que avale el cambio de la intervención actualmente en uso por la nueva intervención propuesta.
Los fabricantes de productos sanitarios estamos comprometidos con la investigación, el desarrollo y la comercialización de productos sanitarios que funcionen, cada vez más, de la forma más eficiente posible, pero, es crucial que podamos hacer entender que la investigación, el desarrollo y la comercialización de estos productos es un proceso largo, costoso y, en ocasiones, hasta arriesgado, cuyas inversiones deben, necesariamente, rentabilizarse para mantener el círculo de la propia investigación.
Del mismo modo, debemos también seguir trabajando con el objetivo de conseguir que la evidencia científica sea un criterio objetivo valorable, de la misma forma que lo es el precio, dentro de los procesos de compra pública y que el sistema sanitario adquiera aquellos productos que a medio-largo plazo van a generar una óptima utilización de recursos. Por todo ello, la introducción de la innovación y de la mejora de productos ya existentes, deben contemplarse como una inversión a medio-largo plazo y no un gasto a corto plazo.
De que seamos capaces de transmitir y difundir la propuesta de valor, el valor añadido que nuestros productos en términos de coste efectividad o de coste beneficio, de que esa transmisión o difusión se haga de una forma que esté alineada con la estrategia de la compañía y de que seamos capaces de llegar a algún punto de encuentro con el sistema, dependerá que podamos derribar algunas creencias, barreras o algunos mitos acerca de lo que es “caro” o “barato”.
Un ejemplo claro de este tipo de situaciones en las que nos encontramos con dificultades para transferir la inversión en I+D+i es la que se plantea con las úlceras por presión. Este tipo de úlceras también conocidas como escaras, afectan, según datos del GNEAUPP (Grupo Nacional de Expertos en el Asesoramiento de Úlceras Por Presión) a más de 100.000 pacientes diariamente, y de ellos más de dos tercios son pacientes que pertenecen al grupo de edad de mayores de 64 años. Los últimos datos acerca de la prevalencia y la incidencia de estas úlceras, publicados en el 4º Estudio Nacional de Prevalencia1, concluyen que, por ejemplo, en hospitales el 65,5% de las úlceras por presión desarrolladas son nosocomiales, es decir, se producen una vez que el paciente ha ingresado en el centro.
En la siguiente tabla, se presenta una estimación de los costes2 generados por el tratamiento de este tipo de úlceras en nuestro sistema sanitario:
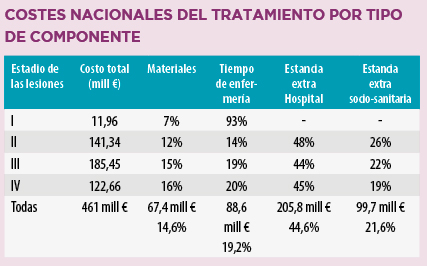
Pese a estos datos y pese a las últimas recomendaciones de práctica clínica publicadas por EPUAP (European Pressure Ulcer Advisory Panel) que recomiendan expresamente la incorporación de nuevas intervenciones a los protocolos de prevención de estas úlceras (nivel de evidencia = B; fuerza de la recomendación = Alta), nos seguimos encontrando con innumerables barreras a la hora del acceso al mercado.
Algunas de las barreras que podemos encontrar son las siguientes:
1) Escasez de evaluaciones económicas que puedan ayudar a justificar el reemplazo de la intervención actual.
2) Desconocimiento de la existencia de las evaluaciones económicas que actualmente están disponibles.
3) Desconocimiento de la evidencia científica que, desde un punto de vista de mejora de la salud o de prevención de enfermedad, avala la implementación y el uso de este tipo de intervenciones.
4) Papel preponderante de criterios puramente relacionados con precio y no con costes a la hora de decidir que producto comprar.
5) Procesos de compra que en ocasiones no están basados en la evidencia.
En resumen, en el acceso al mercado de los productos sanitarios en nuestro país, nos enfrentamos con numerosas barreras que en ocasiones son levantadas en base a falsas creencias o mitos que dificultan la transferencia de las inversiones de la industria en I+D+i al sistema. Si bien es cierto que mensajes relacionados con considerar criterios basados tanto en costes como en efecto en salud, están siendo lanzados de forma constante por diferentes niveles regionales y locales del sistema, no lo es menos que a día de hoy, y centrándonos en el área del cuidado de las heridas y la eficiencia en quirófano, estamos aún muy lejos de que esos criterios sean valorados en el proceso de compra.
Referencias:
1) Pancorbo-Hidalgo PL, García-Fernández FP, Torra i Bou JE, Verdú-Soriano J, Soldevilla-Agreda JJ. Epidemiología de las Úlceras por Presión en España en 2013: 4º estudio nacional de prevalencia. Gerokomos 2014; 25(4): 162-170
2) Soldevilla-Agreda JJ, Torra i Bou JE, Poshnett J, Verdú-Soriano J, San Miguel L, Mayán Santos JM. Una aproximación al impacto del coste económico del tratamiento de las úlceras por presión. Gerokomos 2007; 18(4): 201-210















