La gestión de cualquier proyecto o empresa implica tomar decisiones. Las mejores decisiones serán las que tengan mayor probabilidad de acercarnos a la consecución de los objetivos definidos. Las decisiones deben estar basadas en el conocimiento que nos aportan los datos, una vez procesados y convertidos estos en una información útil, que nos muestre en qué medida los resultados se alejan de nuestros objetivos. Los datos, convenientemente trabajados, son los que permiten argumentar las decisiones de gestión y las acciones que, potencialmente, van a tener un mayor impacto en la mejora de los resultados.
Una de las metodologías más usadas para la gestión de empresas es la Planificación Estratégica. Esta comienza por una declaración de la misión, la visión y los valores de la Organización, pasa por establecer unos objetivos estratégicos, después de analizar tanto la Organización como su entorno, se detiene en definir unos objetivos operativos, y finaliza con la elaboración de planes de acción para conseguir dichos objetivos.
Embebida en la Planificación Estratégica, o como herramienta independiente, otra metodología de gestión muy utilizada es el Benchmarking. Consiste en comparar ciertos indicadores clave de rendimiento respecto a las mejores prácticas de competidores u organizaciones similares.
Un Cuadro de Mando Integral (CMI), o Balanced Scorecard, englobaría estas herramientas de gestión empresarial usadas por la Organización, para definir un constructo específico de indicadores que ayuden a tomar mejores decisiones, basándonos en las relaciones de causa-efecto entre los procesos, los resultados y los objetivos. Idealmente un CMI debe centrarse en los indicadores más importantes, los indicadores clave de rendimiento (KPI - Key Performance Indicator).

Los KPI relacionados con la evaluación del grado de consecución de los objetivos no sólo deben ser indicadores de proceso, sino que, siempre que se pueda, se incorporarán al CMI indicadores de resultados finales. Además hay que conseguir que cada Unidad Operativa de la Organización tenga representación en el CMI en una parte y coherente con el global, alineado con "qué es lo importante" para el conjunto, aquello que conceptualmente da valor a lo que se hace, que en el ejemplo de un hospital sería producir salud.
Propuesta de 10 pasos para definir los KPI de un CMI:
1. Definir qué se quiere medir y descomponer intangibles, como por ejemplo el rendimiento y la calidad, en indicadores con definiciones explícitas.
2. Minimizar posibles puntos ciegos, aspectos importantes que podrían quedarse sin medir.
3. Identificar barreras y factores de éxito, analizar qué aspectos pueden limitar la consecución de buenos resultados, y qué circunstancias habría que potenciar porque previsiblemente nos ayudarán a tener éxito en conseguir nuestros objetivos.
4. Cuando no es posible disponer de datos, pensar en si es posible y útil realizar estudios sistemáticos con muestras aleatorias.
5. Reflexionar sobre el rendimiento de los indicadores KPI, basado en su utilidad, en la práctica, para la toma de decisiones de gestión.
6. Priorizar indicadores cuando tengamos muchos “buenos candidatos” a KPI.
7. Razonar qué métricas favorecen el cambio necesario para conseguir los objetivos propuestos, asumiendo que para cambiar un resultado hay que hacer las cosas de manera diferente a la habitual.
8. Verificar las mediciones para minimizar que los KPI definidos puedan estar induciendo comportamientos no deseados.
9. Pensar en la estructura de los registros para hacer que los datos sean medibles por diseño, que es mucho más eficiente que aplicar mediciones sobre todo un universo de datos desestructurados.
10. Diseñar el CMI dentro del mapa de la estrategia, usando los KPI para construir y poner en cascada una tabla de puntuación que permita descomponer todos los resultados, de manera que las decisiones de gestión, en cuanto a las acciones correctoras y de adaptación, tengan el mayor impacto de mejora posible, al poder incidir muy específicamente sobre aquello que causa una desviación.
Una recomendación para empezar a diseñar un CMI es comenzar con algunos indicadores genéricos KPI “de sector”, sin ofuscarse en querer construir un sistema propio de puntuación, “un traje a medida”. Consolidado esto, en una segunda fase del desarrollo del CMI, es posible repensar objetivos más alineados con la estrategia específica de nuestra Organización, y a partir de ello ir proponiendo otros KPI.
En cualquier caso no es aconsejable llenar inicialmente el CMI de métricas que, aunque estén fácilmente disponibles, no tengan asociado un objetivo ni un plan de reacción ante resultados desfavorables, las “sábanas” de indicadores no son un CMI.
No se debe olvidar que los KPI son útiles en la medida en que aportan información relevante para la mejor gestión de la Organización, no tienen sentido solo como instrumento de medición por sí mismo. Así, cada KPI debe estar alineado con un objetivo, no debe ser una medida aislada, debe estar asociado a un “por qué”, y debe tener detrás un plan de actuación en caso de desviación. Si un KPI tiene un resultado desfavorable se debería “poner en marcha algo”, si no pasa nada es que el KPI no es relevante y por tanto sobra.
Teniendo en cuenta lo previo, hay que priorizar qué indicadores es mejor mostrar en un CMI para no saturarlo de información que pueda no ser esencial. Un método para discernirlo puede ser según el cuadrante donde se sitúe el resultado de la métrica, entre Importante + / -, y Urgente + / -.
También ayuda al diseño del CMI y a la priorización de KPI, identificar el uso práctico que se pretende con cada métrica, entre las dos funciones generales de un indicador:
- Seguir el desempeño diario, o de periodos relativamente cortos, que implica poner en marcha un “Plan de reacción” si el resultado no es bueno. KPI de alerta.
- Medir el progreso en periodos agregados de tiempo, que implica poner en marcha un “Plan de acción” para reconducir la situación y conseguir el objetivo en el tiempo previsto. KPI de evaluación.
Uno de los KPI más paradigmáticos en gestión clínica en hospitales de agudos es el Índice de Estancia Media Ajustado (IEMA). Este indicador se construye dividiendo la Estancia Media (EM) observada, entre la EM ajustada. Para el ajuste se pueden utilizar diferentes metodologías, en el ámbito de hospitalización de agudos lo más habitual es ajustar por Grupos Relacionados con el Diagnóstico (GRD), y dentro de esta clasificación de episodios, por los niveles de severidad que ofrecen los GRD-APR (All Patient Refined - Diagnosis Related Groups).
El análisis de este KPI, el IEMA, es en base a 1 en términos porcentuales, un resultado de 0,90 indica que la EM observada es un 10% más corta que la EM ajustada, siendo este un resultado favorable alineado con un objetivo de eficiencia en gestión de recursos, e indirectamente, con un objetivo de calidad en seguridad del paciente.
La potencia de este tipo de KPI reside en el cálculo del valor ajustado, o esperado, ya que dependiendo de este, nuestro resultado es más o menos favorable, y por tanto nuestras acciones y decisiones de gestión variarán.
La base de un benchmarking más potente reside en podernos comparar respecto a grandes bases de datos de actividad de hospitales, en las cuales sea factible identificar el patrón de las mejores prácticas, en el ejemplo del IEMA equivaldría a identificar el grupo de hospitales con tendencia a tener las EM más cortas por GRD-APR y niveles de severidad.
Para aplicar un KPI basado en el benchmarking, una Organización debe tener una cultura, o un hábito, de gestionar en base a datos. La principal barrera de este método de gestión es la no aceptación de resultados comparativos desfavorables. Si ante un resultado desfavorable se utilizan los mayores esfuerzos en buscar explicaciones “tranquilizadoras”, que una vez encontradas impiden analizar más allá las posibles actuaciones orientadas a la mejora, difícilmente cambiará nada en la Organización.
El benchmarking entre hospitales es necesario para mostrar la variabilidad de resultados y para poner objetivos realistas en los aspectos clave de la gestión clínica.
En la Figura 1, se muestra la variabilidad en la puntuación estandarizada del Índice Funcional de gestión de estancias entre 15 hospitales de similares características estructurales y de cartera de servicios, teniendo en cuenta sólo los episodios de hospitalización convencional inliers con al menos 2 días de estancia en el hospital*.
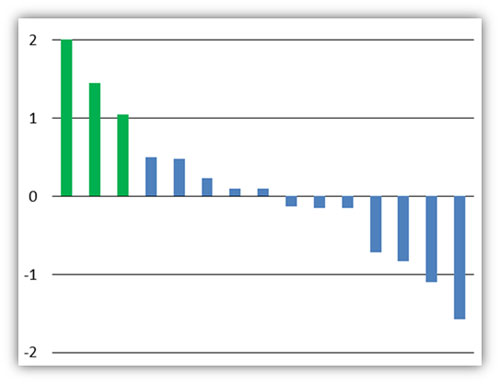
Figura 1. *Disponible más información sobre este estudio de benchmarking en:
https://benchmarkingsanitari3punt0.blogspot.com/2018/06/iii-jornada-de-benchmarking-de.html.
Entre el hospital con mejor puntuación de benchmarking en el KPI de gestión de estancias, y el hospital con puntuación más desfavorable, existe una diferencia de un 16% en la Estancia Media (EM). El objetivo que razonablemente puede marcarse el hospital con más recorrido de mejora, es reducir su EM global en un 16%, y debería utilizar el KPI del IEMA para evaluar su progreso.
En este estudio de benchmarking realizado con la participación de 29 hospitales adscritos a BS3 – Benchmarking Sanitario 3.0, analizados resultados de actividad de 2017, se encontraron diferencias significativas en 4 de los 5 indicadores KPI analizados: Gestión de estancias, Cirugía mayor ambulatoria, Complicaciones y Mortalidad. Las diferencias entre el grupo de hospitales Benchmark y el resto oscilaron entre un 5% y un 10%, siendo estos porcentajes, aplicados en el valor específico a cada hospital participante del estudio, el equivalente a su objetivo de mejora en gestión clínica para cada dimensión, Figura 2.
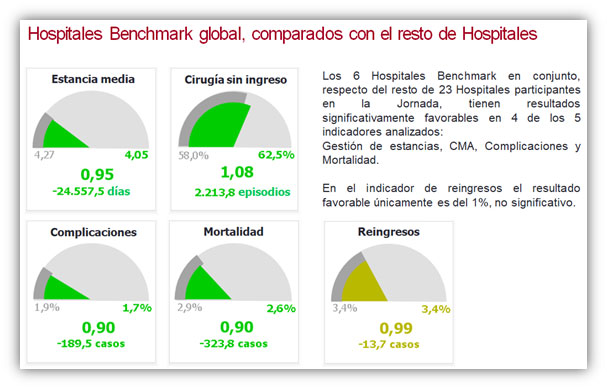
Figura 2. *Disponible más información sobre este estudio de benchmarking en:
https://benchmarkingsanitari3punt0.blogspot.com/2018/06/iii-jornada-de-benchmarking-de.html.
Hay muchos estudios publicados sobre la variabilidad de resultados en salud, que insisten en evidenciar que las diferencias entre proveedores no se explican aun ajustando por las casuísticas de los pacientes atendidos. Hay otras causas detrás que podrían analizarse con metodologías de gestión de datos basadas en el benchmarking. Una propuesta para ello es la convocatoria de la primera edición de los Premios BSH - Best Spanish Hospitals Awards® (http://premiosbsh.es), abierta a hospitales públicos y privados españoles, que pone en valor la metodología de un benchmarking ajustado de indicadores clave de gestión clínica, ofreciendo al sector hospitalario una herramienta útil para evaluar la variabilidad de resultados y para establecer objetivos realistas de mejora en los hospitales participantes en el estudio.
















